THOÁI HÓA KHỚP GỐI
Thoái hóa khớp là bệnh khớp phổ biến nhất và là nguyên nhân phổ biến của đau, khớp mất chức năng và tàn tật. Việc điều trị bệnh lý thoái hóa khớp gối nhằm mục đích làm giảm triệu chứng và duy trì chức năng khớp gối bằng nội khoa bảo tồn hay bằng phẫu thuật ngoại khoa. Điều trị thường bao gồm sự kết hợp của các liệu pháp và lựa chọn lối sống. Các phương pháp như: Cắt xương chỉnh trục xương chày (HTO), phẫu thuật thay khớp gối là những biện pháp điều trị ngoại khoa điều trị thoái hóa khớp gối.
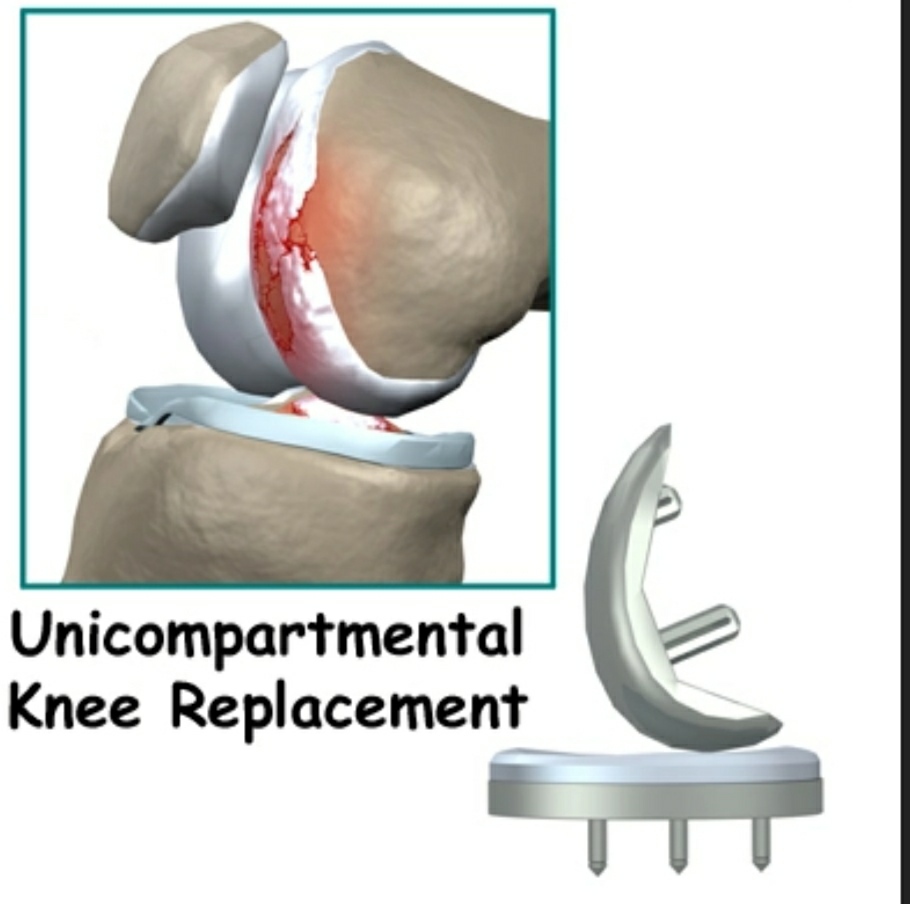
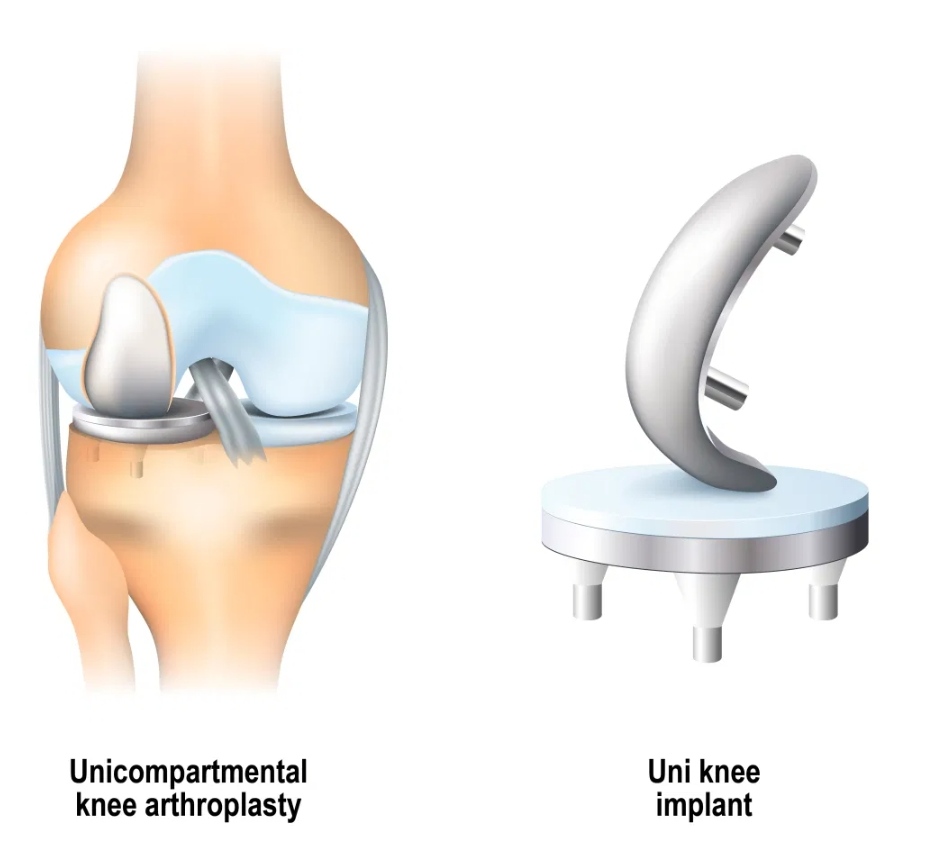
THAY KHỚP GỐI BÁN PHẦN TRỊ BỆNH LÝ THOÁI HÓA KHỚP GỐI – CẬP NHẬT ĐIỀU TRỊ
Thay khớp gối bán phần được tiến hành với đường mổ ít xâm lấn qua cơ rộng trong hoặc dưới cơ rộng trong.
1. Chỉ định:
Kozinn và Scott đưa ra năm 1989[1]
Đau do nguyên nhân thoái hóa khớp gối.
Bệnh nhân có nhu cầu vận động thấp, trên 60 tuổi, cân nặng dưới 82 kg,
Năm 2017, Knifsund và cộng sự đã đưa ra chỉ định UKA tốt nhất cho Khớp thoái hóa giới hạn ở một ngăn độ 3,4 theo phân độ Kellgren-Lawrenc, đau khi nghỉ ngơi [2]
Biên độ gấp trước phẫu thuật hơn 90 độ, hạn chế duỗi thấp nhỏ 5 độ.
Có lệch trục chi dưới, biên dạng valgus < 5 độ, biến dạng varus < 10 độ.
Theo hiệp hội chỉnh hình Canada còn có:
Khoang bên còn nguyên vẹn, còn nguyên vẹn dây chằng chéo trước và sau. Chụp X-quang cho thấy hẹp chủ yếu ở một bên khớp. Đau dai dẳng từ trung bình đến nghiêm trọng không thuyên giảm đầy đủ bằng cách xử trí không phẫu thuật[3]
2. Ưu điểm:
Với đường mổ nhỏ qua cơ rộng trong ít can thiệp vào phần mềm và xương nên
Thời gian mổ ngắn, mất máu ít, phục hồi chức năng sau mổ nhanh hơn, thời gian nằm viện ngắn.
Có nhiều báo cáo sau phẫu thuật UKA
Năm 2017, Bradley và cộng sự đã báo cáo bệnh nhân có thể được xuất viện một cách an toàn và hiệu quả sau phẫu thuật UKA, với sự hài lòng cao [4].
3. Chống chỉ định:
- Thoái hóa khớp gối giai đoạn muộn, khớp biến dạng nhiều.
- Thiếu hụt Dây chằng chéo trước.
- Tình trạng gối đang nhiễm khuẩn, tiềm ẩn nguy cơ nhiễm khuẩn.
Hamilton và Van der List nghiên cứu thấy rằng BN thiếu hụt ACL có liên quan đến tỷ lệ thất bại cao. [5] [6]
Goodfellow JW,Kershaw đã chứng minh sự ổn định của cơ sở sinh học ở bệnh nhân sau thay gối bán phần có thiếu hụt ACL có thể dẫn đến mài mòn polyethylene và làm ảnh hưởng đến tuổi thọ khớp cũng như sạu thành công của phẫu thuật. [7]
Gần đây Suggs và Argenson nghiên cứu cho kết quả ở bệnh nhân thiếu ACL là không tốt, khi được so sánh với bệnh nhân còn ACL[8] [9].
Faker tái tạo ACL đồng thời tại điểm UKA cũng đã được mô tả và chứng minh tỷ lệ sống sót của cấy ghép cao hơn so với đầu gối thiếu ACL mà không được tái tạo [6] [10].
4. Kết quả của UKA
Trong các năm 2015 và 2018, các kết quả được báo cáo sau UKA nhìn chung là thuận lợi trong y văn [11] [12] .
Năm 2015, Parratte và cộng sự cho biết các nghiên cứu trung và dài hạn chỉ ra kết quả chấp nhận được sau 10 năm với tỷ lệ sống sót cao hơn 95% ở UKA được thực hiện đối với bệnh thoái hóa khớp [13].
Cũng vào năm 2015,Walker và cộng sự báo cáo rằng những bệnh nhân từ 60 tuổi trở xuống sau khi sử dụng UKA đã có thể trở lại các hoạt động thể chất bình thường của họ, với khoảng 2/3 số bệnh nhân đạt được mức độ hoạt động cao [14].
UKA phù hợp hơn với bệnh nhân lớn tuổi, vì nó mang lại chất lượng cuộc sống tốt hơn với thời gian phục hồi chức năng ngắn hơn cần thiết trước khi chịu trọng lượng hoàn toàn, ít biến chứng chu phẫu hơn và phục hồi chức năng nhanh hơn so với HTO [15].
CASE LÂM SÀNG
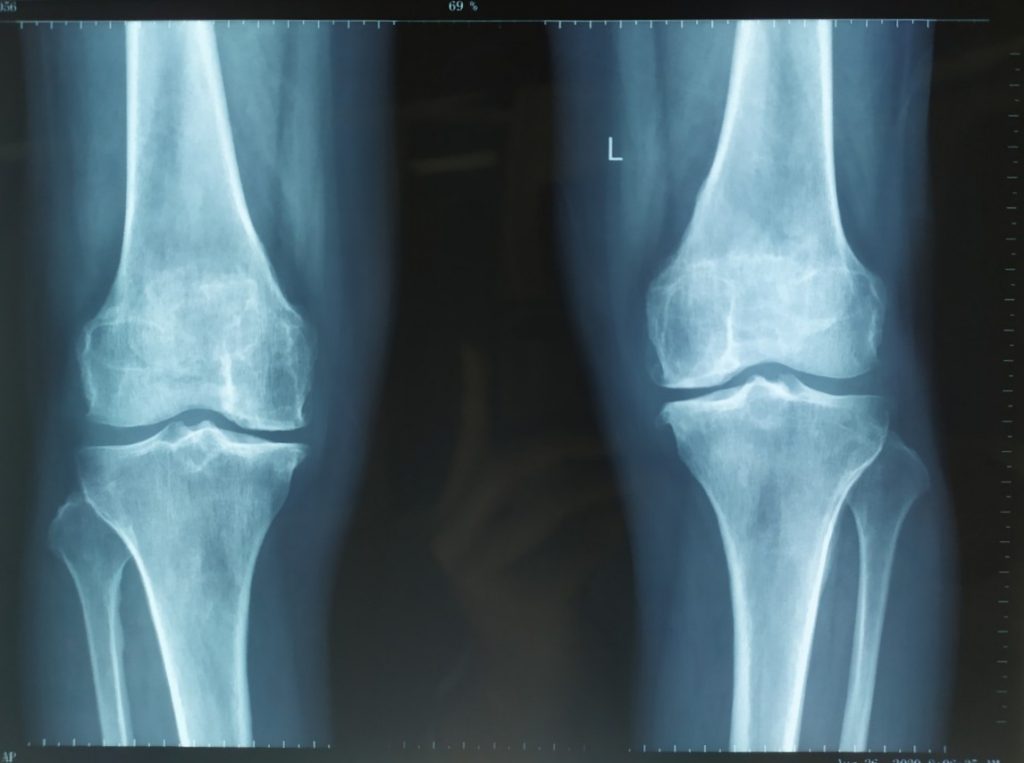
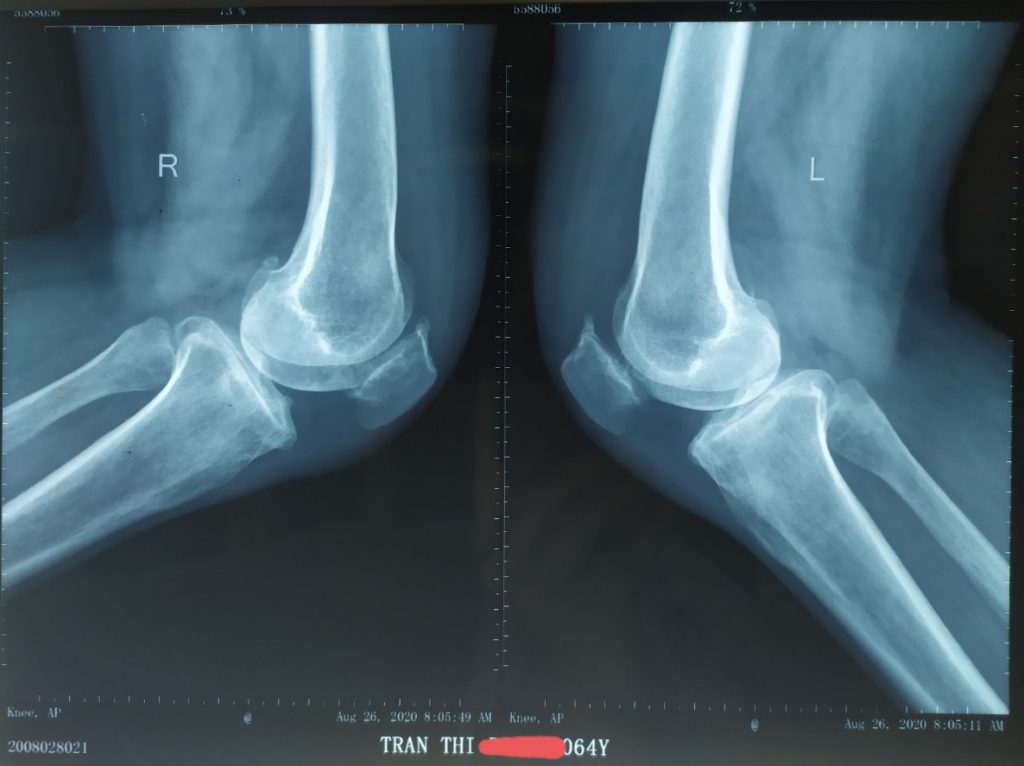
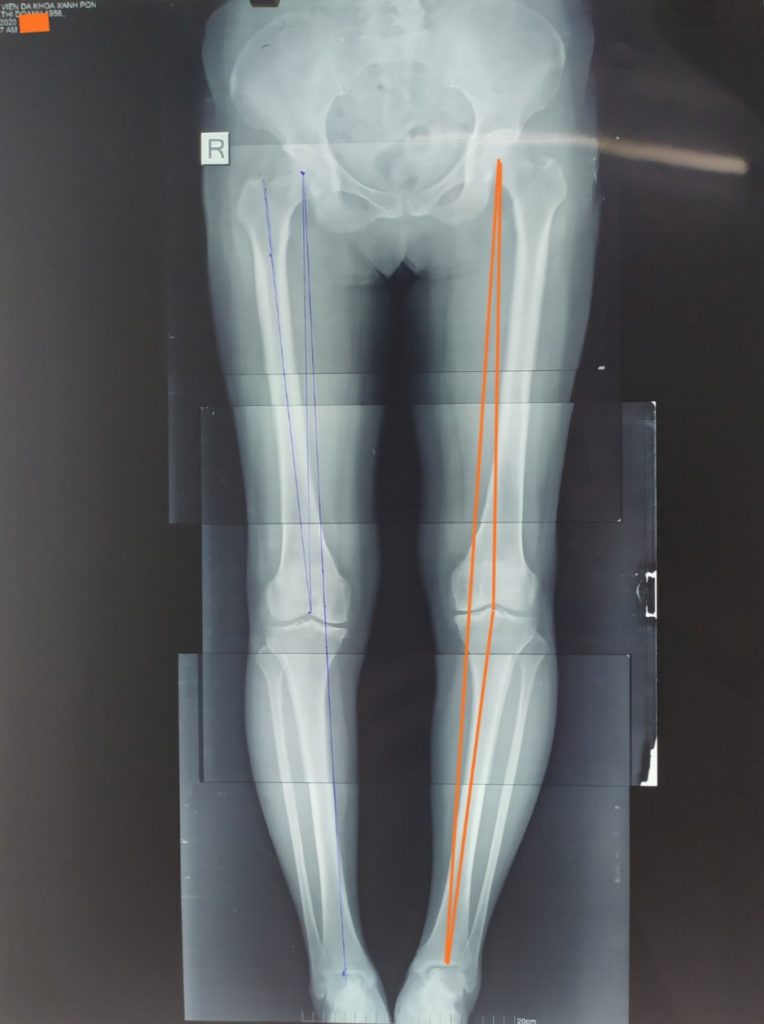
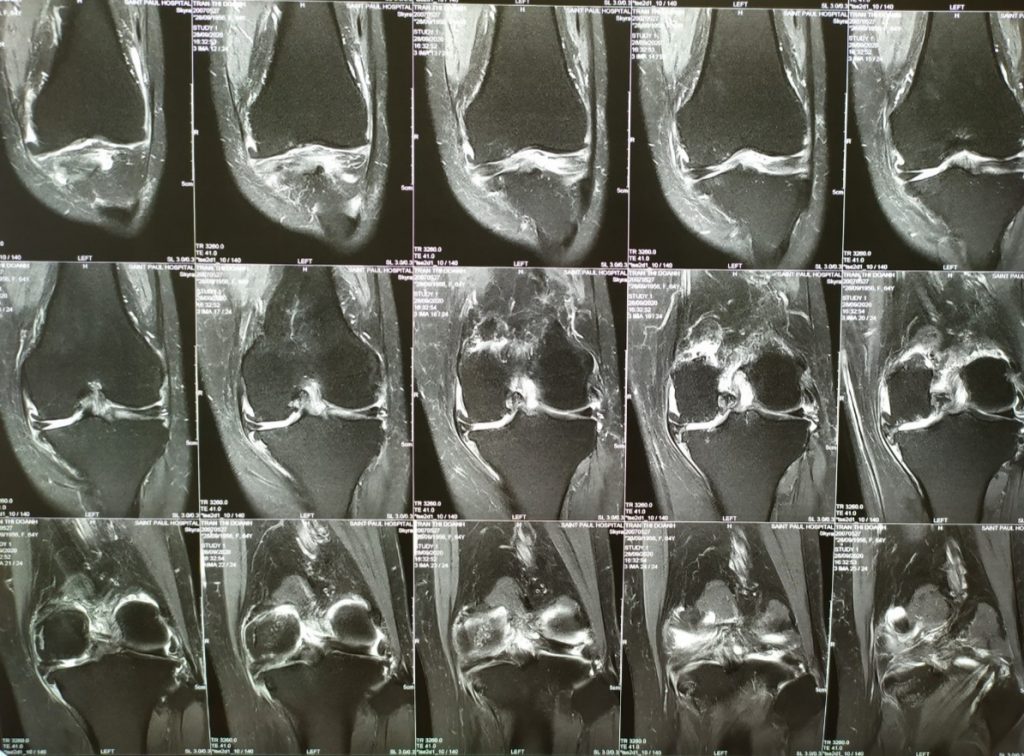
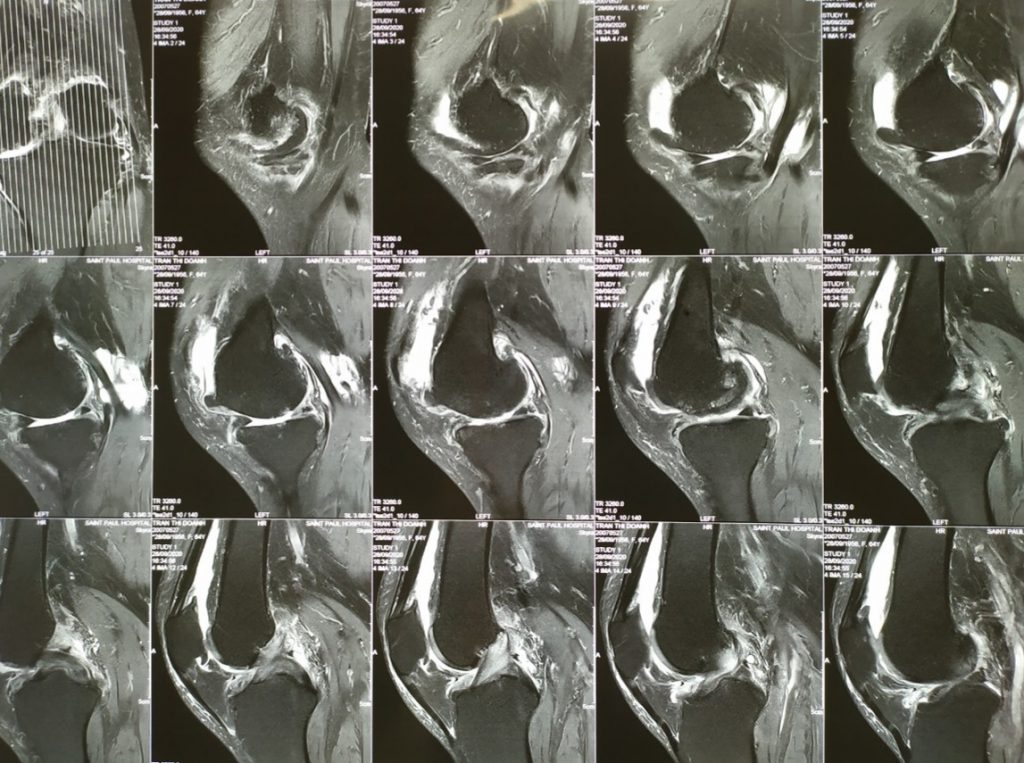
Bệnh nhân TRẦN THỊ D 64T, Nữ. Đau gối Trái 3 năm, đau khoang trong, điều trị nội khoa với các thuốc giảm đau chống viêm non-steroid và đã tiêm khớp corticoid không đỡ. Đau tăng khi đi lại và cả khi nghỉ ngơi. Biên độ vận động khớp gối bình thường, duỗi 0 độ, gấp 125 độ. Xquang toàn trục chi dưới: lệch trục, varus 8 độ, hẹp khe khớp khoang trong. MRI: Hình ảnh thoái hóa khớp gối khoang trong độ 3. Điểm KSS trước mổ 57 điểm Chẩn đoán: Thoái hóa khớp gối trái khoang trong độ 3 Được phẫu thuật thay khớp gối bán phần gối trái. Bệnh nhân sau mổ ổn định tập phục hồi chức năng ngày thứ 2 sau mổ, 7 ngày sau mổ ổn định ra viện, sau mổ 1 tháng vận động khớp gối bình thường, đau ít. 4 tháng sau mổ khớp gối trái vận động bình thường. Kết quả theo thang điểm KSSlà rất tốt, sau mổ tăng lên 95 điểm.
Hình ảnh: Xquang trước phẫu thuật
Hình ảnh: MRI trước phẫu thuật
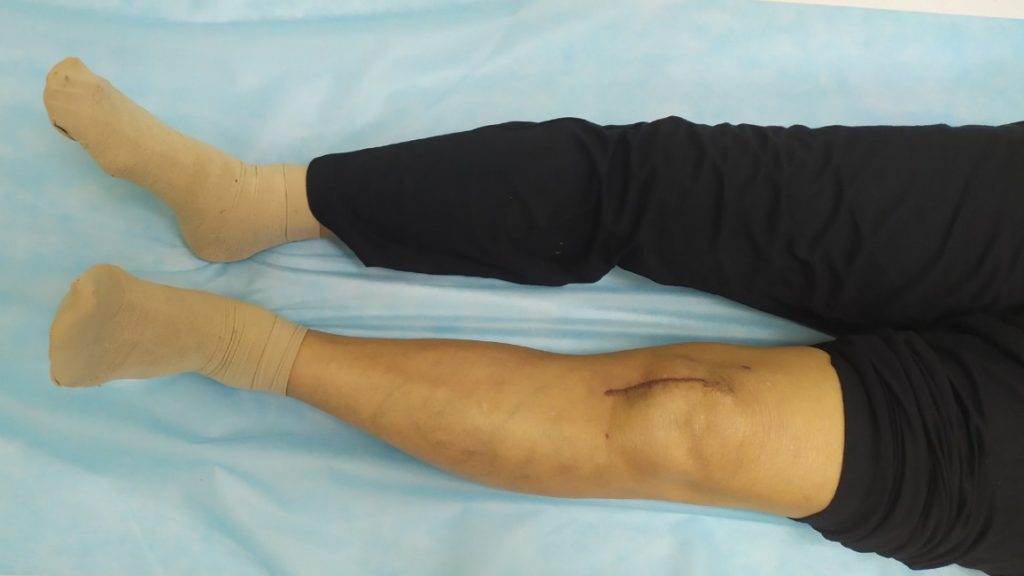
Hình ảnh Đường mổ sau phẫu thuật
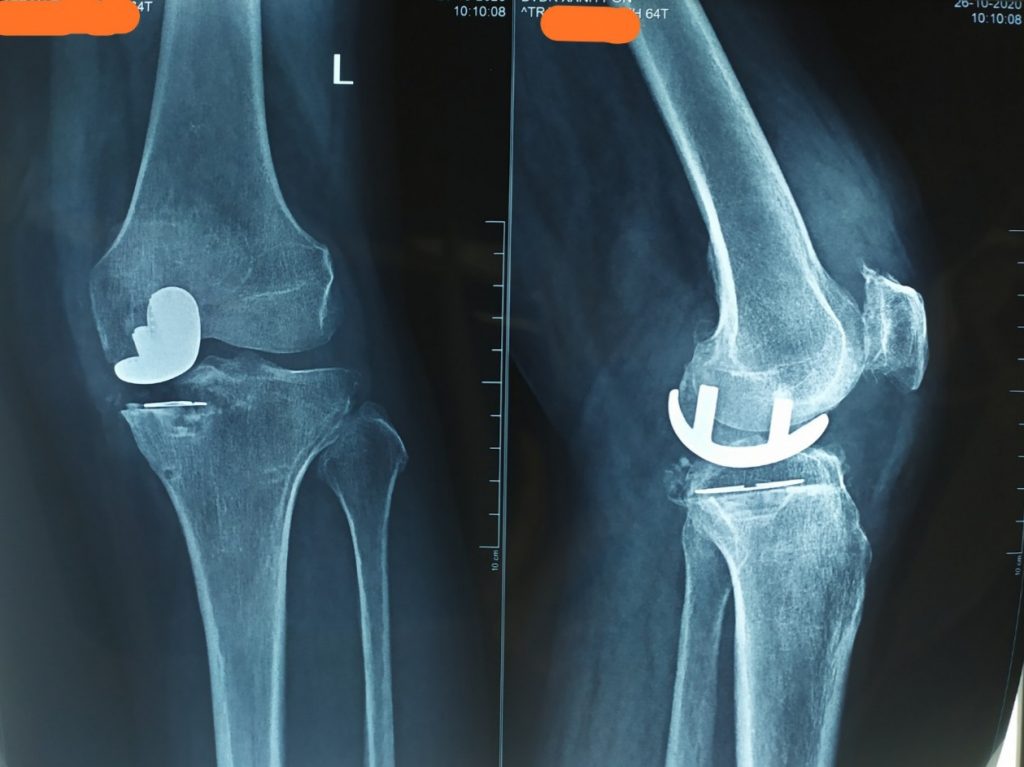
Hình ảnh: Xquang sau phẫu thuật
TÀI LIỆU THAM KHẢO
[1] Kozinn SC,Scott R, Unicondylar knee arthroplasty. The Journal of bone and joint surgery. American volume. 1989 Jan;
[2] Knifsund J, Hatakka J, Keemu H, Mäkelä K, Koivisto M, Niinimäki T. Unicompartmental knee arthroplasties are performed on the patients with radiologically too mild osteoarthritis. Scand J Surg 2017;106:338–341.
[3]. Total Knee Replacement, An Evidence-Based Analysis. Ont Health Technol Assess Ser. 2005; 5(9): 1–51.
[4] Bradley B, Middleton S, Davis N, et al. Discharge on the day of surgery following unicompartmental knee arthroplasty within the United Kingdom NHS. Bone Joint J 2017;99-B:788–792.
[5] Hamilton TW,Pandit HG,Jenkins C,Mellon SJ,Dodd CAF,Murray DW, Evidence-Based Indications for Mobile-Bearing Unicompartmental Knee Arthroplasty in a Consecutive Cohort of Thousand Knees. The Journal of arthroplasty. 2017 Jun;
[6] van der List JP,Chawla H,Zuiderbaan HA,Pearle AD, The Role of Preoperative Patient Characteristics on Outcomes of Unicompartmental Knee Arthroplasty: A Meta-Analysis Critique. The Journal of arthroplasty. 2016 Nov;
[7] Goodfellow JW,Kershaw CJ,Benson MK,O’Connor JJ, The Oxford Knee for unicompartmental osteoarthritis. The first 103 cases. The Journal of bone and joint surgery. British volume. 1988 Nov;
[8] Suggs JF,Li G,Park SE,Steffensmeier S,Rubash HE,Freiberg AA, Function of the anterior cruciate ligament after unicompartmental knee arthroplasty: an in vitro robotic study. The Journal of arthroplasty. 2004 Feb;
[9] Argenson JN,Komistek RD,Aubaniac JM,Dennis DA,Northcut EJ,Anderson DT,Agostini S, In vivo determination of knee kinematics for subjects implanted with a unicompartmental arthroplasty. The Journal of arthroplasty. 2002 Dec;
[10] Boissonneault A,Pandit H,Pegg E,Jenkins C,Gill HS,Dodd CA,Gibbons CL,Murray DW, No difference in survivorship after unicompartmental knee arthroplasty with or without an intact anterior cruciate ligament. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA. 2013 Nov;
[11]. Liddle AD, Pandit H, Judge A, Murray DW. Patient-reported outcomes after total and unicompartmental knee arthroplasty: a study of 14,076 matched patients from the National Joint Registry for England and Wales. Bone Joint J 2015;97-B:793–801
[12]. Tadros BJ, Dabis J, Twyman R. Short-term outcome of unicompartmental knee arthroplasty in the octogenarian population. Knee Surg Sports Traumatol Arthrosc 2018;26:1571–1576
[13]. Parratte S, Ollivier M, Lunebourg A, Abdel MP, Argenson JN. Kết quả dài hạn của thoái hóa khớp từng khoang của đầu gối: kết quả lâu dài của phẫu thuật tạo hình khớp một phần đầu gối . Bone Joint J 2015; 97-B : 9–15.
[14]. Walker T, Streit J, Gotterbarm T, Bruckner T, Merle C, Streit MR. Sports, physical activity and patient-reported outcomes after medial unicompartmental knee arthroplasty in young patients. J Arthroplasty 2015;30:1911–1916
[15]. Marcel Budhi Santoso , Lidong Wu. Unicompartmental knee arthroplasty, is it superior to high tibial osteotomy in treating unicompartmental osteoarthritis? A meta-analysis and systemic review. J Orthop Surg Res. 2017 Mar 28;12(1):50. doi: 10.1186/s13018-017-0552-9.
Bs Lê Văn Nam